Опубликовано 2019-03-05
Особенности течения вирусной пневмонии
Одним из наиболее грозных заболеваний в пульмонологической практике считается вирусная пневмония. Как понятно из названия это состояние вызывается вирусами, чаще всего вирусами гриппа, парагриппа и респираторно-синтициальным вирусом.
Невероятно опасно недооценить тяжесть данного состояния, особенно у детей и лиц пожилого возраста. Ведь, к сожалению, данная патология является одной из частых причин младенческой смертности.
Причины возникновения заболевания
Этиологический фактор возникновения вирусной пневмонии ясен. Это заболевание повсеместно вызывают респираторные вирусы, а основным возбудителем считается вирус гриппа. Но в последние годы все чаще эпидемиологи стали говорить про актуальность коронаровирусов, риносинцитиального вируса и бокавируса в качестве причины заболеваемости острой вирусной пневмонией.
Отдельно стоит упомянуть людей с иммунодефицитными состояниями. В этих случаях правомерно говорить о цитомегаловирусной пневмонии. Группа риска состоит из:
- ВИЧ-положительных пациентов;
- больных с апластической анемией;
- пациентов после прохождения курсов химиотерапии;
- тех, кто готовится к трансплантации органов.
Вирусная пневмония в большинстве случаев «присоединяется» к уже ослабленному иммунитету. Можно выделить ряд факторов, которые способствуют манифестации инфекции.

К ним относят:
- длительный стаж курения, которое приводит к резкому снижению перфузии легочной ткани;
- злоупотребление спиртными напитками (способствует увеличению аспирационных осложнений);
- наркоманию;
- подверженность воздействию низких температур;
- стрессовые условия труда и жизни;
- частое пребывание в местах скопления людей с вирусными инфекциями;
- физиологические особенности беременных.
Токсическое воздействие различных веществ способствуют нарушению гомеостаза мукоцилиарной системы, а также неблагоприятно воздействует на эпителиальную выстилку дыхательных ходов на всем их протяжении. Комплексное ослабление местного иммунного ответа приводит к повышению риска возникновения острой вирусной пневмонии.
Патогенез заболевания
Основным путем передачи вируса считается воздушно-капельный. При чихании, кашле или обычном разговоре выделяется смесь воздуха и слюны, которая содержит достаточное количество микробных агентов. Обсеменение дыхательного тракта происходит при вдыхании подобной смеси.
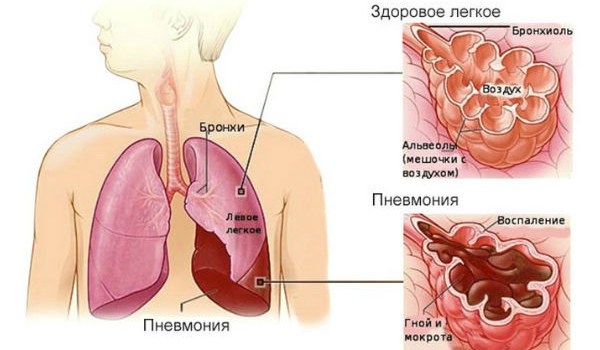
Адгезия (прикрепление) вирусов к эпителиальной поверхности возможна только при большом количестве инфекционного агента и дисфункции реснитчатого эпителия. Вирусы атакуют клетки покровного эпителия всех дыхательных путей. При вирусной пневмонии основной очаг — это ткань легкого. И можно с уверенностью предположить, что больше всего страдает плоский эпителий альвеол. При внутриклеточном размножении вируса сама клетка погибает и отторгается. Пласты такого эпителия и выделяются при кашле в составе мокроты.
Последующие изменения возникают как ответ организма на вторжение инфекционных агентов. Лимфоциты и лейкоциты способствуют активации цитокинов, которые способствуют активной выработке слизи для облегчения выведения эпителия и продуктов распада. Подобные реакции значительно снижают перфузию тканей, что приводит к возникновению кислородного голодания. Местная воспалительная реакция и общий иммунный ответ обуславливает клиническую картину заболевания.
Проявления заболевания
Симптомы вирусной пневмонии в самом начале заболевания схожи с проявления гриппа. Именно в этом и кроются трудности диагностики данного заболевания на ранних этапах. Инкубационный период достаточно короткий и может занимать от нескольких часов до нескольких дней. Его продолжительность зависит от общей резистентности организма.

Вирусная пневмония дебютирует с ярко выраженного интоксикационного синдрома:
- сильная головная боль, пульсация в висках;
- резкое повышение температуры до 390;
- озноб, слабость, ощущение ломоты в теле, быстрая утомляемость;
- сухой, надсадный кашель, который быстро становится влажным;
- боль в области грибной клетки, утрудненное дыхание;
- навязчивый насморк;
- расстройства (тошнота, рвота, боль в эпигастрии).
У небольшого процента больных к вышеперечисленным симптомам присоединяется покраснение глазных яблок и обильное слезотечение. Некоторые пациенты говорят о том, что их раздражает резкий звук или яркий свет. Эти проявления могут возникать как одномоментно, так и постепенно. При длительном изнуряющем кашле в мокроте часто появляются прожилки крови. Общее недомогание настолько сильно сказывается на общем самочувствии, что больной не в состоянии вести привычный образ жизни.
Проявления заболевания нарастают с каждым днем, быстро присоединяется одышка инспираторного типа (затруднен вдох), дыхание приобретает характер стридорозного. Одним из признаков вирусной интоксикации считается боль в икроножных и межреберных мышцах, мышцах спины и плечевого пояса.
У детей грудного возраста к этим симптомам присоединяются слабость, вялость. У ребенка пропадает аппетит, он становится сонным, не хочет играть и общаться. Многих родителей пугает возникновение цианоза (побледнение /посинение) носогубного треугольника и кожи конечностей.
Диагностические процедуры
Невозможно назначить адекватное лечение без полноценной и своевременной диагностики. Все процедуры направлены не только на установление нозологической единицы, то есть вирусной пневмонии. Важно выявить патогенетического агента и в зависимости от этого скорректировать терапию.
Врач начинает прием со сбора жалоб и осмотра. Побледнение кожных покровов и цианоз носогубного треугольника говорит о возникновении недостаточности кровоснабжения и вовлечении в процесс сердечно-сосудистой системы. При возникновении влажного кашля аускультативно врач определяет разнокалиберные хрипы в проекции пораженного отдела легкого. Затрудненный вдох сопровождается втяжение межреберных промежутков, что говорит об участии в акте дыхания вспомогательной мускулатуры.
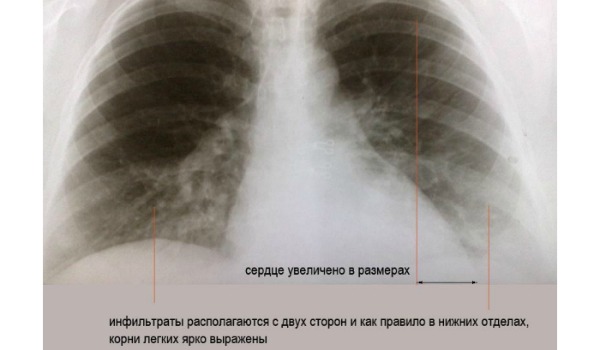
К наиболее популярному инструментальному методы обследования относится рентгенологическое исследование. На снимке визуализируется патогенный очаг в виде затемнения. Для полной оценки состояние рентгеновский снимок выполнятся в передней и боковое проекции, что позволяет рассмотреть пневмотический процесс и выявить возможные осложнения в виде плеврита. Если ухудшение состояния длится больше месяца, то целесообразнее направить пациента на компьютерную томографию.
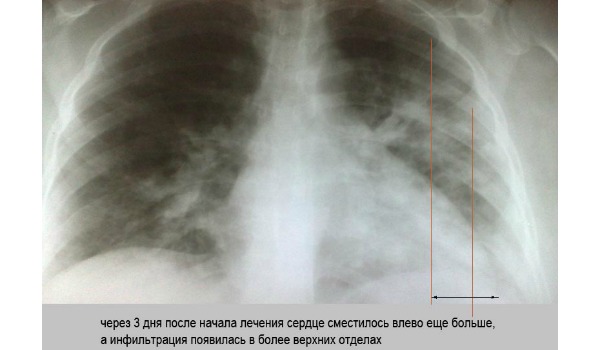
В клиническом анализе крови выявляются признаки воспаления: лейкоцитоз со сдвигом влево, увеличение скорости оседания эритроцитов. Абсолютно всем пациентам пульмонологического отделения проводится анализ мокроты или аспирата трахеи. Таким образом удается идентифицировать возбудителя вирусной пневмонии. К обязательным диагностическим процедурам относят метод полимеразной цепной реакции (ПЦР) и иммуноферментный скрининг. Для определения прогноза и возможных последствий необходимо проверить биологические жидкости на предмет присоединения вторичных инфекций.
Методы терапии
Для эффективного лечения необходимо строго соблюдать назначения доверенного врача. Настоятельно рекомендуется принимать все назначенные препараты и довести дело до конца. При вирусной пневмонии важно соблюдать постельный режим. Это поможет избежать возникновение осложнений и позволит значительно сузить распространение инфекции. Обильное горячее питье, отдых, проветривание помещения только ускорят наступление выздоровления.

Лечение вирусной пневмонии основано на двух принципах — этиологическая терапия, то есть борьба с возбудителем заболевания, и симптоматическая.
Препаратами выбора для лечения вирусных заболеваний считаются ингибиторы нейраминидазы. Эти препараты блокируют размножение вируса и предотвращают высвобождение инфекционного агента из пораженных клеток. Таким образом прекращается деление вируса путем угнетения их фермента нейраминидазы. К этой группе лекарственных средств относятся Тамифлю и Реленца. Препаратами резерва является интерферон и его индукторы. Он также предупреждает проникновения вируса в клетки.
Симптоматическая терапия направлена на снижение температуры и облегчения отхождения мокроты. В качестве жаропонижающего средства используется парацетамол или ибупрофен. Последний широко применяется в педиатрической практике. При высокой температуре целесообразно применить инъекционные препараты (анальгин и димедрол).
Спектр муколитический препаратов также широк. Большей популярностью пользуются бромгексин или амброксол. Широкий выбор лекарственных форм (таблетки, сиропы, жидкость для небулайзера) позволяет выбрать оптимальный способ доставки для лечения взрослых и детей. Для лечения беременных женщин стоит остановиться на мукалтине. Если пациент жалуется на сухой изнуряющий кашель, то врачи предпочитают назначать препараты центрального действия. Они подавляют кашлевой центр и позволяют заболевшему немного отдохнуть.
С целью снижения признаков интоксикации назначают антигистаминные препараты. Не лишним будут общеукрепляющие средства, которые помогают организму быстрее справиться с заболеванием. И лечить пневмонию становится проще.
Возможные осложнения
Справиться с последствиями пневмонии намного сложнее, чем с самим заболеванием. Пневмонии у взрослых осложняются хроническим бронхитом, ведь затяжной воспалительный процесс приводит к стойкой атрофии слизистой оболочки. Фиброзированная ткань теряет способность растягиваться во время вдоха и выдоха, что чревато развитием обструкции.
Длительная сенсибилизация иммунной системе может стать причиной развития бронхиальной астмы. Снижение эластичности бронхиального дерева и изменение покровного эпителия приводят к повышенной реактивности тканей.
К более серьезным осложнениям относят сердечную недостаточность, повреждение почек и печени. У детей вирусная пневмония нередко осложняется судорожным синдромом на фоне гипертермии.
Профилактика заболевания
Вирусная пневмония относится к тем заболеваниям, возникновение которых можно предотвратить. Профилактика вирусных респираторных заболеваний имеет несколько основополагающих принципов:
- Избегайте длительное нахождение в местах скопления людей, особенно в период вспышек респираторных инфекций.
- Старайтесь регулярно мыть руки, особенно после посещения общественных мест (маршрутки, метро, магазины, кафе).
- Избавьтесь от привычки прикасаться к лицу, грызть ногти.
- Не принимайте противовирусные препараты или иммуномодуляторы без назначения доверенного врача.
При возникновении первых симптомов заболевания следует немедленно обратиться за квалифицированной медицинской помощью. Соблюдение простых мер профилактики помогут избежать возникновения серьезных заболеваний и их осложнений.
Автор публикации: Вера Павлова
Комментарии закрыты
